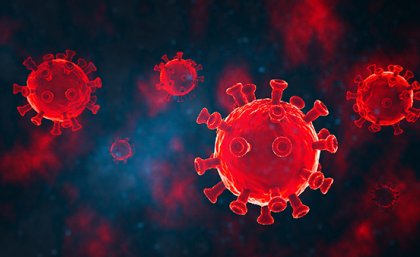
Mặc dù virus SARS-CoV-2 có thể lây nhiễm sang bất kỳ cá nhân nào, nhưng nó có xu hướng làm cho bệnh nặng hơn ở những người cao tuổi có tiền sử bị tăng huyết áp, béo phì, tiểu đường và / hoặc bệnh tim mạch. Lý giải điều này, các nhà khoa học cho rằng SARS-CoV-2 gây tổn thương mạch máu của rất nhiều cơ quan trong cơ thể. Vào đầu đại dịch, các cá nhân được đưa vào phòng cấp cứu với độ bão hòa oxy trong máu rất thấp (thấp tới 50%). Tuy vậy, các bệnh nhân không phát triển bất kỳ triệu chứng nào liên quan đến tình trạng thiếu oxy. Do đó, ban đầu người ta kết luận rằng căn bệnh này chủ yếu dẫn đến sự thiếu hụt hô hấp của các phế nang phổi và khoảng một phần ba số bệnh nhân bị bệnh nặng được đưa vào máy thở. Tuy nhiên, chụp X-quang ngực cho thấy tổn thương đáng kể đối với phổi cùng với khám nghiệm tử thi của những bệnh nhân chết sau phản ứng chuỗi polymerase (PCR) – đã cho thấy có nhiều cục máu đông trong các mạch máu nhỏ ở các phế nang bị tổn thương nghiêm trọng.
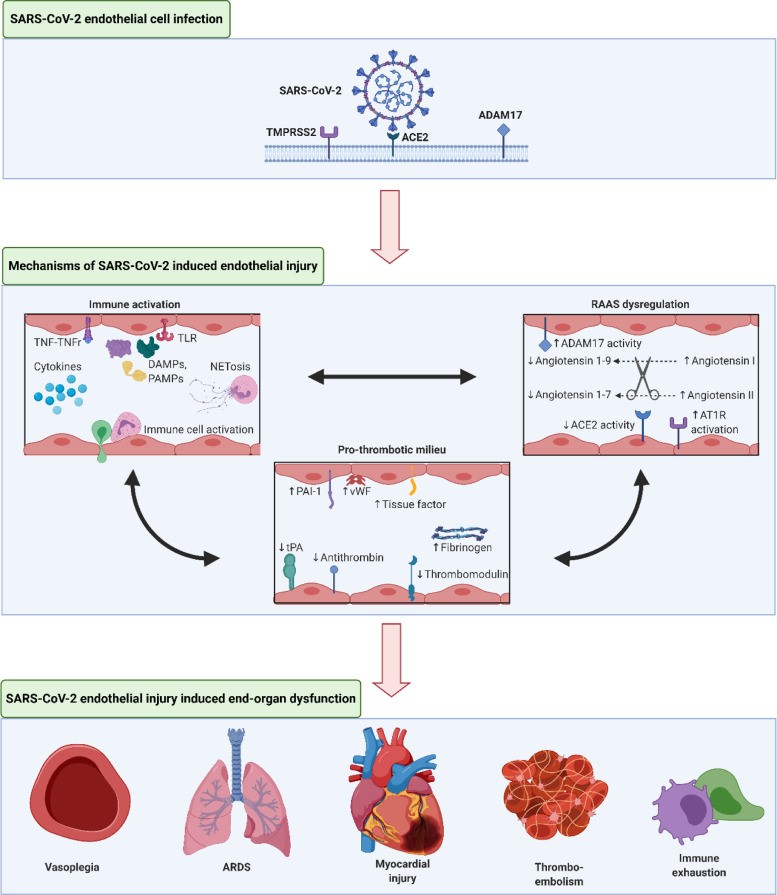
Hình 1: Tổn thương nội mô gây ra bởi SARS-CoV-2
SARS-CoV-2 gây tổn thương mạch máu như thế nào?
Tiến sĩ Emma Gordon và Tiến sĩ Larisa Labzin từ Viện Khoa học Sinh học Phân tử của UQ (The University of Queensland) và Tiến sĩ Kirsty Short từ Trường Hóa học và Khoa học Phân tử của UQ đã tổng hợp kiến thức chuyên môn của họ về sinh học mạch máu và virus học để xác định cách vi rút gây ra tổn thương cho mạch máu. Các nhà nghiên cứu phát hiện ra rằng virus SARS-CoV-2 không cư trú vào các mạch máu.
Tiến sĩ Gordon cho biết: “Ít nhất 40% bệnh nhân nhập viện với COVID-19 có nguy cơ đông máu cao và các liệu pháp chống đông máu hiện đang được sử dụng thường xuyên. Các nhà nghiên cứu đã sử dụng các phương tiện hiển vi tinh vi của UQ để theo dõi nơi vi rút di chuyển trong tế bào và hình dung cách các mạch máu phản ứng đối với vi rút sống.
Nhà miễn dịch học, Tiến sĩ Labzin cho biết phản ứng viêm của cơ thể có ảnh hưởng lớn đến hệ tim mạch vì chúng làm việc cùng nhau để chống lại nhiễm trùng – máu cung cấp các tế bào miễn dịch đến vị trí nhiễm trùng và tạo ra cục máu đông nếu mạch máu bị tổn thương. “Khi hệ thống miễn dịch của chúng ta hoạt động tốt, nó sẽ loại bỏ vi rút khỏi cơ thể chúng ta, ”Tiến sĩ Labzin nói. “Nhưng đôi khi nó hoạt động quá mức khiến chúng ta nhận được phản ứng viêm gây ra biến chứng – trong trường hợp COVID-19, đây thường là cục máu đông”.
Cơ chế bệnh sinh của bệnh do vi rút SARS-CoV-2 gây ra
Virus SARS-CoV-2 lây nhiễm vào các tế bào người bằng cách liên kết enzym chuyển đổi angiotensin-2 (ACE2) và một số thụ thể khác. Virus làm mất cân bằng hệ thống renin-angiotensin dẫn đến co mạch và hoạt động giống như tác nhân gây viêm. ACE2 được tiếp xúc trên bề mặt tế bào biểu mô phế nang. Đây là cánh cửa chính để SARS-CoV-2 xâm nhập và gây hại cho hệ hô hấp dẫn đến hội chứng suy hô hấp cấp tính. Tổn thương nội mô mạch máu ở phổi là phần quan trọng nhất của cơ chế bệnh sinh COVID-19. ACE2 của bề mặt tế bào nội mô và cơ trơn khi nhiễm SARS-CoV-2 tạo điều kiện cho hệ tim mạch bị tổn thương. Sự phát triển của viêm nội mạc do «cơn bão cytokine» gây ra dẫn đến các dấu hiệu chính của bệnh và sự rối loạn đa dạng của vi tuần hoàn. Việc điều tra tình trạng đó có giá trị tiên lượng và xác định phương pháp điều trị, đặc biệt là ở những bệnh nhân nặng. Rối loạn chức năng nội mô toàn thân khi mắc COVID-19 phần lớn là gây rối loạn đông cầm máu. Tính năng kết dính và kết tập tiểu cầu cao và chức năng hoạt động của hệ thống tiêu sợi huyết bị rối loạn có thể gây ra bởi sự hoạt hóa nội mạc. Hoạt tính chống đông máu không thay đổi ở bệnh nhân COVID-19 giúp phân biệt họ với bệnh nhân đông máu nội mạch lan tỏa. Việc theo dõi các chỉ số của hệ thống đông máu trong COVID-19 là rất quan trọng để đánh giá mức độ nghiêm trọng của bệnh, tiên lượng bệnh và để giúp điều chỉnh các sai lệch được phát hiện trong thời gian ngắn.
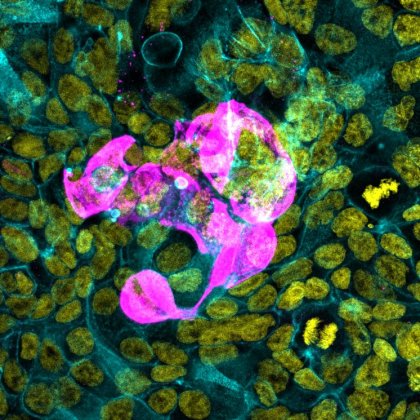
Virus SARS-CoV-2 xâm nhập vào tế bào biểu mô và tế bào bị nhiễm bệnh có màu hồng
Nhiễm SARS-CoV-2 và rối loạn chức năng mạch máu
Về mặt sức khỏe, nội mạc mạch máu duy trì cân bằng nội môi thông qua điều hòa chức năng miễn dịch, cân bằng phản ứng viêm, thiết lập các rào cản kết nối chặt chẽ, ổn định huyết động, cân bằng tối ưu các con đường tiêu huyết khối và tiêu sợi huyết. Trong bệnh coronavirus (COVID-19) do virus SARS-CoV-2 gây ra hội chứng hô hấp cấp tính nghiêm trọng, rối loạn điều hòa của các con đường trong số này đã nổi lên như một yếu tố làm bệnh trở nặng. Những biến đổi lâm sàng và dấu hiệu sinh học được tìm thấy trong COVID-19 bao gồm: sự gián đoạn của hệ thống miễn dịch, cơ chế renin-angiotensin-aldosterone (RAA) và rối loạn cân bằng huyết khối, tất cả đều hội tụ trên nội mạc mạch máu như là một phương thức phổ biến. Tích lũy bằng chứng từ khoa học cơ bản, hình ảnh và quan sát lâm sàng đã làm rõ bức tranh COVID-19 như là một bệnh do SARS-CoV-2 gây tổn thương mạch máu. Hiểu rõ căn bệnh trong bối cảnh này có thể cung cấp những cách hiểu mới về COVID-19 và dẫn đến những cải tiến cực kỳ cần thiết trong các chiến lược điều trị.
SARS-CoV-2 sử dụng men chuyển angiotensin 2 (ACE2) để tạo điều kiện xâm nhập vào các tế bào đích và bắt đầu lây nhiễm. Sự xâm nhập của virus này vào tế bào được tiếp tục qua trung gian bởi protease serine xuyên màng 2 (TMPRSS2) và cathepsin L, chất này phân cắt protein S trên hạt virus để cho phép gắn kết với ACE2. Tế bào nội mô (EC) nói chung và màng tim nói riêng biểu hiện lượng ACE2 dồi dào, khiến chúng trở thành mục tiêu trực tiếp của nhiễm SARS-CoV-2 (Hình 1). Kiểm tra mạch máu phổi, bác sĩ phát hiện thấy sự biến dạng nghiêm trọng ở bệnh nhân COVID-19 so với nhóm chứng và bệnh nhân cúm. Đặc biệt là thấy rõ tình trạng huyết khối lan rộng và bệnh vi mạch, bao gồm kích hoạt nội mạc và thành mạch giãn rộng. Những nghiên cứu này và những phát hiện phổ biến đã xác lập vai trò của tổn thương do virus đối với hệ thống mạch máu dẫn đến rối loạn chức năng mạch máu ở bệnh nhân COVID-19.
SARS-CoV-2 và rối loạn điều hòa miễn dịch, tổn thương nội mạc
Nội mạc mạch máu có vai trò phức tạp trong điều hòa miễn dịch và viêm, một vấn đề mà nhiễm SARS-CoV-2 đã gây ra rối loạn. Báo cáo từ các bệnh nhân bị SARS-CoV-2 phải nhập viện cho thấy có sự kích hoạt của hệ thống miễn dịch hiển thị với “cơn bão cytokine”, hội chứng kích hoạt đại thực bào và suy kiệt miễn dịch sau đó, đặc biệt nghiêm trọng ở những bệnh nhân ốm yếu. Trạng thái viêm quá mức này tác động có hại đến hệ thống mạch máu, dẫn đến rối loạn chức năng tế bào nội mạc. Với sự hiện diện của các chất trung gian gây viêm tuần hoàn như interleukin (IL) -1, IL-6, các mẫu phân tử liên quan đến tổn thương và các mẫu phân tử liên quan đến mầm bệnh, các tế bào nội mô trải qua quá trình chuyển đổi sang trạng thái hoạt hóa tham gia vào quá trình bảo vệ của vật chủ. Các tế bào nội mạc được kích hoạt thúc đẩy quá trình viêm tại chỗ bằng cách gây ra biểu hiện gen tiền viêm, thu hút các tế bào miễn dịch, thúc đẩy việc tuyển dụng các tế bào viêm vào các mô bị tổn thương hoặc bị nhiễm trùng, làm rò rỉ mạch máu bằng cách tăng tính thấm nội mô và thay đổi tiềm năng hình thành huyết khối của bề mặt nội mạc tại chỗ. Sự hoạt hóa của bạch cầu trung tính dẫn đến hình thành bẫy ngoại bào của bạch cầu trung tính (NET), một quá trình đôi khi được gọi là NETosis có thể góp phần vào phản ứng với mầm bệnh và huyết khối. Ngoài ra, tổn thương tế bào nội mạc còn do kết hợp bởi sự hoạt hóa thụ thể giống (toll-like receptor) bằng cách nhận dạng RNA của virus, dẫn đến tăng sản xuất các chất gây phản ứng oxy hóa (ROS).
Trong một phản ứng miễn dịch được điều chỉnh và tự giới hạn, tế bào nội mạc kích hoạt các cơ chế trên để giúp dập tắt sự xâm nhập cục bộ, chữa bệnh, rồi sau đó các tế bào nội mạc trở lại trạng thái nghỉ ngơi. Ngược lại, nếu trạng thái đáp ứng miễn dịch tăng cao, kết hợp trạng thái huyết khối do các chất trung gian miễn dịch như được thấy trong COVID-19, dẫn đến sự leo thang của vòng xoắn bệnh lý thúc đẩy rối loạn chức năng và tổn thương tế bào nội mạc sâu sắc, làm suy giảm các chức năng quan trọng khác của nội mô (Hình 1). Các báo cáo gần đây về hội chứng tăng viêm tương tự như hội chứng sốc do bệnh Kawasaki ở trẻ em, với các dấu hiệu sinh học tăng cao ở tổn thương tim, phát triển chứng loạn nhịp tim và tiến triển thành phình mạch vành khổng lồ trong một số trường hợp làm sáng tỏ thêm hiện tượng của phản ứng miễn dịch tập trung vào mạch máu. Như vậy, SARS-CoV-2 gây tổn thương mạch máu là do phản ứng viêm toàn thân có thể dẫn đến rối loạn chức năng nghiêm trọng ở các tế bào nội mạc, tạo nên hình ảnh thiếu oxy trầm trọng và hội chứng suy hô hấp cấp tính thường được báo cáo ở những bệnh nhân nhập viện.
Tổn thương nội mạc và huyết khối trong COVID-19
Nội mạc, cùng với các chức năng điều hòa miễn dịch chính của nó, cũng đóng một vai trò thiết yếu trong việc duy trì tác động qua lại giữa các yếu tố tiền đông máu và tiêu sợi huyết trong hệ thống mạch máu. Ở trạng thái yên tĩnh, lớp nội mạc tạo thành một hàng rào ngăn cách giữa lớp nội mô prothrombotic và các yếu tố tiền đông máu trong máu. Khi gặp khủng hoảng, các tế bào nội mạc được kích hoạt, biểu hiện là xuất hiện nhiều hơn chất ức chế hoạt hóa plasminogen-1 (chất ức chế chính của quá trình phân hủy fibrin nội sinh), yếu tố mô (là chất tạo đông máu mạnh) và giải phóng yếu tố Von Willebrand (một loại protein tạo thành các chất đa lượng thúc đẩy sự phát triển của huyết khối). Tế bào nội mạc khi được kích hoạt sẽ làm giảm hoạt tính của thrombomodulin và chất hoạt hóa plasminogen của mô, tạo điều kiện thuận lợi cho sự tích tụ huyết khối. Hơn nữa, các tác nhân miễn dịch làm tăng phản ứng tạo huyết khối, bao gồm cả sự hình thành bẫy ngoại bào của bạch cầu trung tính (NET) và do đó cũng có thể lan truyền hình thành huyết khối. Những thay đổi này, cùng với các con đường điều hòa phức tạp khác dẫn đến rối loạn chức năng nội mạc, kích hoạt quá trình đông máu và ức chế cơ chế tiêu sợi huyết, kết quả là hình thành tiểu huyết khối (Hình 1). Những xáo trộn như vậy trong sự cân bằng giữa nội mạc, hệ thống đông máu và tiêu sợi huyết dẫn đến cả bệnh huyết khối vi mạch lớn và vi mạch lan tỏa ở bệnh nhân COVID-19.
Các nghiên cứu lâm sàng cho thấy những bệnh nhân có COVID-19 có sự gia tăng fibrinogen, các sản phẩm phân giải fibrin, D-dimer và yếu tố Von Willebrand. Những gia tăng này dường như tương quan với mức độ nghiêm trọng của bệnh và nguy cơ huyết khối. Các báo cáo ban đầu cho thấy có một tổn thương ở cơ tim trên những bệnh nhân bị bệnh nặng hoặc tử vong do COVID-19. Nhiều cơ chế có thể gây tổn thương tim trong COVID-19. Một số từ các rối loạn do nhiễm trùng và huyết động của bệnh nguy kịch cấp tính có thể gây ra vỡ mảng xơ vữa và dẫn đến nhồi máu cơ tim. Trong khi các phát hiện gần đây cho thấy một số bệnh nhân COVID-19 có dấu hiệu của nhồi máu cơ tim mà không có bằng chứng về vỡ mảng xơ vữa cấp tính. Hơn nữa, báo cáo gần đây cho biết có tỷ lệ 78% các trường hợp liên quan đến tim mạch và viêm cơ tim (mà không có suy thất trái rõ ràng trên hình ảnh cộng hưởng từ tim) ở những bệnh nhân COVID-19 đã hồi phục mà không có các triệu chứng tim sau khi xuất viện. Dạng tổn thương tim này có thể do rối loạn chức năng nội mạc mạch máu và tình trạng huyết khối vi mạch vành ở những bệnh nhân này, chứ không phải do huyết khối mạch vành.
Bằng chứng SARS-CoV-2 gây tổn thương mạch máu thể hiện ở việc tổn thương nội mạc cũng xuất phát từ các báo cáo khám nghiệm tử thi, cung cấp thêm hỗ trợ về sự liên quan của tổn thương mạch máu trong COVID-19. Có hàng loạt bằng chứng thuyết phục cho thấy tỷ lệ cao của cả huyết khối tĩnh mạch sâu cũng như huyết khối động mạch phổi tại chỗ. Những phát hiện nổi bật trong các cuộc khám nghiệm tử thi này bao gồm huyết khối vi mạch, đặc biệt là trong tuần hoàn phổi, chỉ ra nội mạc bị gián đoạn dẫn đến tình trạng dễ đông máu trong COVID-19. Nhiều phân tích hệ thống đã cho thấy gánh nặng đáng kể của huyết khối tĩnh mạch (VTE) ở bệnh nhân COVID-19, với tỷ lệ lên đến 25% VTE và 20% tỷ lệ tắc mạch phổi ở bệnh nhân nhập viện, đặc biệt là ở những người bệnh nặng cần phải hồi sức tích cực và trong số những người không điều trị dự phòng hoặc điều trị chống đông máu. Các báo cáo nêu bật tỷ lệ đột quỵ mạch lớn cao hơn ở bệnh nhân COVID-19 cũng như phân tích bệnh chứng hồi cứu cho thấy COVID-19 là một yếu tố nguy cơ độc lập của đột quỵ.
> Xem thêm:Đột quỵ – những hiểu biết để giảm thiểu thiệt hại
Dữ liệu sản khoa gần đây cũng bổ sung bằng chứng cho thấy SARS-CoV-2 hoạt động thông qua cơ chế nội mô và mạch máu. Trong một báo cáo về 42 trường hợp mang thai bị nhiễm SARS-CoV-2: 14% trong số đó và 75% trường hợp có các triệu chứng COVID-19 nghiêm trọng, đã có biểu hiện của một loạt các triệu chứng tương tự như tiền sản giật, tán huyết, tăng men gan, giảm số lượng tiểu cầu (HELLP) sau khi phục hồi COVID-19. Tiền sản giật có rối loạn chức năng mạch máu và nội mạc đáng kể trong bệnh lý trung tâm của nó, và sự phát triển của rối loạn này với tỷ lệ đáng kể ở phụ nữ mắc COVID-19 cho thấy sự liên quan của nội mạc như một di chứng của nhiễm vi rút.
COVID-19 và hệ thống renin-angiotensin-aldosterone (RAA)
Hệ thống renin-angiotensin-aldosterone (RAA) điều chỉnh quan trọng chức năng và sức khỏe mạch máu cũng tham gia vào COVID-19. Vì ACE2 đóng góp quan trọng vào đặc điểm sinh học của nhiễm trùng SARS-CoV-2, nên nhiều sự chú ý đã tập trung vào tác động qua lại giữa COVID-19 và hệ thống RAA. Angiotensin II là tác nhân chính trên mạch máu của hệ thống RAA và gây tác động có hại lên hệ tim mạch thông qua các thụ thể angiotensin-II type 1 (AT1) bằng cách kích hoạt các con đường co mạch, viêm và xơ. Các nghiên cứu trước đây cho thấy angiotensin II làm xáo trộn các chức năng nội mạc theo nhiều cách bao gồm: tập hợp bạch cầu đơn nhân, hình thành chất gây phản ứng oxy hóa (ROS), kích hoạt các con đường tiền viêm bao gồm cả yếu tố nhân kappa-chất tăng cường chuỗi ánh sáng của tế bào B hoạt hóa (NF-κB) điều hòa, cũng như thúc đẩy sản xuất chất ức chế hoạt hóa plasminogen-1 (PAI-1) ở hệ thống nội mạc. Về sức khỏe, ACE2 đóng một vai trò chống điều hòa trong hệ thống RAA bằng cách phân cắt angiotensin II thành angiotensin 1-7. Enzyme này cũng tác động lên angiotensin I để chuyển nó thành angiotensin 1-9. Cả hai chuyển đổi enzym này đều tạo ra các peptit có đặc tính chống viêm, chống oxy hóa và chống xơ hóa mạnh.
Dữ liệu ban đầu chỉ ra rằng SARS-CoV-2 gây tổn thương mạch máu bằng cách thúc đẩy phân cắt ACE2 bởi proteinase A chuyên biệt và metalloproteinase 17 (ADAM17) làm bong ra khỏi bề mặt tế bào, dẫn đến giảm vai trò bảo vệ của ACE2 đối với tế bào nội mạc và các cơ quan khác. Một nghiên cứu trên bệnh nhân COVID-19 cho thấy nồng độ angiotensin II trong huyết thanh tăng cao rõ rệt, liên quan đến hệ thống RAA hoạt hóa trong các biểu hiện của nhiễm trùng SARS-CoV-2. Một cơ chế khác mà nhiễm trùng SARS-CoV-2 gây tổn thương mạch máu là do “stress oxy hóa”. Nox2 được điều chỉnh bởi angiotensin-II góp phần vào “stress oxy hóa” trong nội mô thông qua việc sản xuất các chất phản ứng oxy hóa, và làm tăng thêm tác dụng có hại của rối loạn điều hòa RAA trong nhiễm trùng SARS-CoV-2 . Nhìn chung, nhiễm SARS-CoV-2 dẫn đến việc kích hoạt hệ thống RAA với kết quả là các chức năng nội mô bị tổn thương (Hình 1). Rối loạn này làm tăng kích thích miễn dịch, stress oxy hóa và các trạng thái tiền huyết khối đã được mô tả bên trên, đồng thời thúc đẩy một vòng soắn bệnh lý trong bệnh mạch máu do COVID-19.
Những biến chứng nguy hiểm của mạch máu khi bị ảnh hưởng bởi Covid-19
Cục máu đông có thể dẫn đến một số biến chứng nghiêm trọng tiềm ẩn, chẳng hạn như:
- Đột quỵ. Cục máu đông có thể làm tắc nghẽn các mạch máu trong não của bạn, làm gián đoạn lưu lượng máu và dẫn đến đột quỵ. Nếu cục máu đông tạm thời làm giảm lưu lượng máu, bạn có thể bị cơn thiếu máu cục bộ thoáng qua (TIA), hoặc đột quỵ. (Xem thêm : Những bệnh do thiếu máu lên não tại đây)
- Thuyên tắc động mạch phổi. Thuyên tắc động mạch phổi là khi một cục máu đông di chuyển đến phổi của bạn và chặn dòng chảy của máu. Điều này có thể làm giảm nồng độ oxy và làm tổn thương mô phổi.
- Đau tim. Một cơn đau tim xảy ra khi dòng máu đến mô tim của bạn bị chặn đứng. Cục máu đông là nguyên nhân tiềm ẩn của các cơn đau tim. (Xem thêm: Nhồi máu cơ tim là gì tại đây)
Cũng có thể cục máu đông có thể hạn chế lưu lượng máu đến các bộ phận khác của cơ thể bạn, gây ra những tổn thương nghiêm trọng có thể xảy ra. Một số ví dụ về các khu vực khác mà cục máu đông có thể ảnh hưởng bao gồm:
- Tứ chi
- Đường tiêu hóa
- Thận
Những dấu hiệu cảnh báo SARS-CoV-2 gây tổn thương mạch máu
Ngoài những triệu chứng của bệnh COVID-19 thường gặp phải, bệnh nhân cần cảnh giác khi xuất hiện những dấu hiệu bất thường khác dưới đây:
- Dấu hiệu cảnh báo COVID-19 đang ảnh hưởng đến dòng máu của bạn. Chẳng hạn như triệu chứng của thiểu năng tuần hoàn não, hoặc giảm thị lực đột ngột một bên, hoặc cơn đau cách hồi trong các dấu hiệu của tắc mạch chi dưới …
- Xuất hiện các dấu hiệu nghi ngờ đến vấn đề về đông máu. Chẳng hạn như chảy máu nhiều sau khi nhổ răng; thường xuyên chảy máu cam và kéo dài; chảy máu bất thường mà không có nguyên nhân cụ thể (vi dụ chảy máu răng lợi sau khi đánh răng); cơ thể xuất hiện những vết bầm tím mà không rõ nguyên nhân; kinh nguyệt bị rối loạn và thường kéo dài với lượng ra kinh nhiều hơn bình thường; nôn mửa xảy ra kèm theo máu; xuất hiện những huyết khối tĩnh mạch gây ra tình trạng suy tĩnh mạch, ở chân và đùi
- Sưng hoặc viêm da bất thường. Nhiều bệnh nhân cho biết họ cảm thấy tê và đau ở các đầu ngón, đây được xếp vào dấu hiệu của huyết khối
- Phát ban hoặc thay đổi màu sắc trên một vùng da.
- Mạch nhanh, hoa mắt chóng mặt, hạ huyết áp, niêm mạc mắt nhợt, da tím tái, lơ mơ hoặc ngất … Đây là các dấu hiệu của suy tuần hoàn cấp. Người bệnh cần mau chóng được cấp cứu tại cơ sở y tế.
- Đau đầu hoặc đau thắt ngực. Đây là những dấu hiệu cần lưu tâm và người bệnh cần sớm được tiếp cận cơ sở y tế gần nhất để kiểm tra tim và mạch máu não.
Với những nghiên cứu mới nhất, việc SARS-CoV-2 gây tổn thương mạch máu nghiêm trọng đã khiến quan điểm của nhiều chuyên gia cho rằng bệnh COVID-19 chính là một bệnh về mạch máu chứ không đơn thuần là một tình trạng hô hấp cấp tính. Do vậy, việc điều trị nhằm cân bằng và ổn định hệ thống mạch máu là cực kỳ quan trọng đối với sự sống còn của bệnh nhân.
> Xem thêm: Các liệu pháp điều trị tổn thương mạch máu do COVID-19
TPBVSK Neurocard Max có chứa hoạt chất Bacopa Monnieri (Bacomind®) và Omega 3 (VIVOMEGA®) giúp hỗ trợ ngăn ngừa các nguy cơ gây tổn hại lên hệ tim mạch. Để được tư vấn kỹ hơn, vui lòng để lại thông tin và câu hỏi ở phía dưới
Nguồn: tạp chí NCBI (National Center for Biotechnology Information)